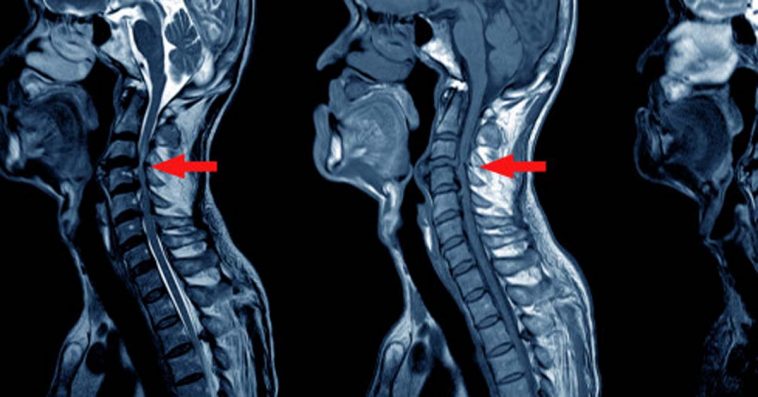
Spondyloza szyjna lub choroba zwyrodnieniowa stawów szyi to bardzo częste schorzenie, które występuje częściej u osób starszych i spędzających dużo czasu w pozycji siedzącej.
Spondyloza szyjna charakteryzuje się zwyrodnieniem kręgosłupa, w wyniku czego w stawach międzykręgowych (krążki kręgowe) zachodzą zmiany kształtu kręgów, tak że mogą tworzyć się dzioby, narośla kostne (osteofity) i mogą zwężać się przestrzenie wylotowe nerwów przykręgowych, a także kanał szpikowy.
Co warto wiedzieć?
Ważne jest, aby wiedzieć, że kręgosłup pełni nie tylko rolę podtrzymywania tułowia i głowy, ale także stanowi „zbroję” chroniącą obwodowy układ nerwowy, „rdzeń kręgowy”. Z rdzenia kręgowego po jednej i drugiej stronie odchodzą nerwy przykręgowe, jedna para na prawie każdy krąg.
Spondyloza szyjna może wpływać na nerwy przykręgowe szyi poprzez podrażnienie lub ucisk, gdy otwór kostny, przez który przechodzą zwęża się. Nerwy przykręgowe w szyi prowadzą do głowy, szyi, barków, ramion, palców, pleców i częściowo do narządów klatki piersiowej. Z tego powodu objawy spondylozy szyjnej nie ograniczają się do szyi, ale występują także w ramionach, karku, okolicy obojczyja i łopatek.
Warto też wiedzieć, że tylko przez kręgosłup szyjny unoszą się dwa naczynia tętnicze, które wnikają do czaszki na poziomie szyi i unaczyniają tylną część głowy, w której znajdują się różne ośrodki nerwowe. To wyjaśnia, dlaczego osoby ze spondylozą szyjną lub innymi schorzeniami kręgosłupa szyi mogą odczuwać zawroty głowy, niewyraźne widzenie, ból oczu, migreny lub bóle głowy, a nawet dzwonienie w uszach.
Spondylozie szyjnej sprzyja starzenie się, zwłaszcza u osób prowadzących siedzący tryb życia i o nieodpowiedniej postawie. Osoba przyzwyczajona do wykonywania prawidłowego ruchu lub nawet terapii ruchowej będzie w stanie zapobiec lub mocno opóźnić spondylozę szyjną.
Inne przyczyny spondylozy szyjnej:
• Urazy kręgosłupa szyjnego lub wypadki;
• Otyłość;
• Osteoporoza;
• Operacja na poziomie kręgosłupa szyjnego;
• Predyspozycje genetyczne – u osób, które mają tę chorobę w rodzinie;
• Ciężkie zapalenie stawów.
Spondyloza szyjna: objawy
Przez większość czasu spondyloza szyjna szyjna nie daje objawów, dopóki nie stanie się poważna. Główne objawy spondylozy szyjnej to:
• Ból barków i szyi;
• Ból promieniujący do barku lub ramienia, pacjent może nawet odczuwać mrowienie w tym ramieniu;
• Bóle głowy i migreny;
• Skurcze mięśni szyi, z bólem przy ruchach lewej i prawej głowy;
• Sztywność karku;
• Zawroty głowy;
• Pacjent może słyszeć w uszach dźwięki, takie jak długotrwałe i ciągłe gwizdanie lub trzaski;
• Niedowłady mięśni kończyny górnej,
• Pogłębienie lordozy szyjnej,
Spondyloza szyjna – rozpoznanie
Na początku lekarz porozmawia z pacjentem w celu postawienia diagnozy. Lekarz może wymagać pewnych ruchów głową pacjenta lub może poprosić go o uścisk dłoni, aby ocenić siłę chwytu. Lekarz może również wymagać pewnych ruchów ramion.

Na podstawie zebranych informacji, w przypadku podejrzenia spondylozy szyjnej, lekarz zażąda badań.
Spondyloza szyjna: badania obrazowe:
• RTG kręgosłupa szyjnego;
• Tomografia komputerowa kręgosłupa szyjnego;
• MRI kręgosłupa szyjnego
• Mielogram: obejmuje badanie z wykorzystaniem promieni rentgenowskich z użyciem środka kontrastowego;
• Może być również konieczne zbadanie funkcji nerwów za pomocą elektromiogramu lub testu przewodnictwa nerwowego.
Spondyloza szyjna: leczenie
Nieleczone i lekceważone zmiany zwyrodnieniowe mogą być prowadzić do postępujących zniszczeń kręgosłupa i nasilania objawów. Mogą prowadzić do stanu zapalnego tkanek miękkich, przepukliny krążka międzykręgowego lub innych patologii. To dlatego zdarza się, że pojawiają się zaburzenia czucia, niedowłady mięśni, dotkliwe bóle korzeniowe, jak również zaburzenia naczynioruchowe.
Terapia ruchowa i gimnastyka lecznicza są bardzo pomocne, jeśli spondyloza nie jest bardzo ciężka i nie wymaga operacji. Wskazane jest, aby zapytać lekarza, jakich ruchów należy unikać, w zależności od specyfiki odcinka szyjnego kręgosłupa.
Fizjoterapia, która obejmuje masaże, ćwiczenia rehabilitacyjne (wzmacniające, rozciągające), fizykoterapię (magnetoterapia, zabiegi elektryczne, ultradźwięki). Pomocny jest również taping, czyli nakładanie plastrów.
Jeśli ból jest uporczywy, lekarz może zalecić leki, takie jak:
• Środki przeciwbólowe;
• Przeciwdrgawkowe i zwiotczające mięśnie;
• Przeciwzapalne;
• Zastrzyki steroidowe.
• Preparaty, które wspomagają odbudowę chrząstki stawowej
Niekiedy konieczne jest leczenie chirurgiczne. Szczególnie w przypadku konieczności usunięcia osteofity lub powiększenia kanałów nerwowych przykręgosłupowych lub przestrzeni przeznaczonej na szpik kostny. Operacja może być również wskazana w celu usunięcia przepukliny dysku w przypadku, gdy do niej dojdzie.